| |
| Sindrome Compartimental |
| El síndrome compartimental (SC) está
producido por el aumento de la presión en un espacio delimitado
por las fascias que separan los grupos musculares, llamados
compartimientos. |
| El compartimento incluye músculos,
nervios y vasos sanguíneos. |
| Se puede producir en cualquier región
anatómica donde exista un compartimento: mano, antebrazo, glúteos,
muslo, pierna y pie. |
| Este aumento de la presión intracompartimental
altera la adecuada perfusión tisular, llevando a la isquemia
de los tejidos allí contenidos, principalmente nervios y músculos. |
| El SC se inicia cuando se interrumpe
el aporte sanguineo al músculo. El aumento de contenido
en un compartimento ó la disminución de su tamańo producen aumento
de la presión tisular. El aumento de la presión tisular produce
mayor edema e isquemia, estableciéndose así un círculo vicioso.
|
| El resultado final es la necrosis
progresiva de músculos y nervios. |
| Las cubiertas que pueden rodear a
un compartimento son: |
- La fascia ó aponeurosis es tejido fibroso que reviste
y rodea a todos los músculos del compartimento.
- La piel
- Moldes de yeso y apósitos.
|
| Es más frecuente de lo que se piensa,
y puede pasar desapercibido para el personal inexperto. |
| Etiología |
| El síndrome compartimental (SC) puede
ocurrir en todos los casos en que los tejidos quedan rodeados
por una cubierta limitada que no se expande. |
| El aumento de volumen dentro del
compartimento puede estar causado por: |
- Fracturas
- Esfuerzo muscular
- Hemorragia
- Edema.
- Infiltración de sueros intravenosos en tejidos profundos
- Revascularización quirúrgica
- Quemaduras, escaras circunferenciales.
- Mordeduras de serpiente
- Técnicas quirúrgicas ortopédicas
- Cierre defectuoso de las fascias tras una intervención
quirúrgica.
- Dispositivos de presión externa (férulas de aire, apósitos
de compresión, escayolas).
|
| Síntomas |
|
- El síntoma inicial es el dolor, que parece desproporcionado
con el problema del paciente y que va aumentando progresivamente.
Dolor que no cede con analgésicos ni con la elevación del
miembro.
- Dolor severo a la movilización pasiva de los músculos
que están dentro del compartimento.
- La palidez depende del grado de alteración circulatoria.
- Piel brillante y a tensión
- La ausencia de pulso no siempre existe.
- Disminución ó pérdida de sensibilidad y fuerza en la región
afectada.
|
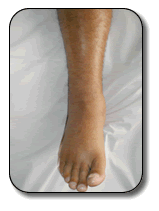 |
| Como regla mnemotécnica recordaremos las 5 P: |
- Pain - dolor.
- Parestesias.
- Palidez.
- Parálisis.
- Pulso – ausencia de
|
| |
| Tratamiento |
| El tratamiento consiste en liberar
el compartimento y así eliminar la presión, ya sea retirando
la presión externa (yeso, férulas de aire), ó efectuar un descompresión
quirúrgica haciendo amplias fasciotomías del compartimiento
afectado, a fin de lograr la descompresión tisular. |
| Complicaciones |
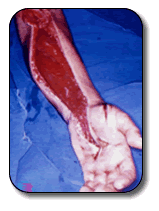 |
| Si el SC no se identifica y no es tratado con
oportunidad y rapidez, la isquemia se transforma en necrosis
irreversible, que dependiendo de la magnitud, puede llegarse
hasta la amputación. |
| Las complicaciones que pueden ocurrir son: |
- Debilidad ó pérdida de la función muscular.
- Lesión nerviosa permanente.
- Infección.
- Insuficiencia renal mioglobinurica. La necrosis tisular
libera una proteína (mioglobulina) nefrotóxica.
- Contracturas.
- Amputación.
- Muerte.
|
| Los nervios periféricos intracompartimentales
pueden sufrir isquemia por espacio de 2 a 3 horas, conservando
cierto potencial de regeneración. |
|
| Los músculos pueden sobrevivir en
isquemia hasta 6 horas sin posibilidad de regeneración. |
| Actividades enfermeras |
| El tiempo es un factor fundamental
en el SC, ya que el reconocimiento oportuno de este problema
puede prevenir los resultados devastadores para el paciente. |
- Observar y valorar estrechamente a los pacientes con riesgo
de SC
- Responder con prontitud a las llamadas del enfermo.
- Observar signos y síntomas de aumento de la presión intracompartimental.
- Valorar presencia y características del dolor. Recordar
que en el SC el dolor es constante, aparentemente desproporcionado
a la lesión que presenta el paciente, que no cede a la analgesia
y que aumenta a la movilización pasiva del músculo.
- Observar coloración de piel y mucosas.
- Valorar estado circulatorio del miembro.
- Valorar pulsos periféricos.
- Valorar la circulacuión capilar.
- Valorar hipersensibilidad del compartimento.
- Valorar fuerza y sensibilidad.
- Valorar signos y síntomas de deterioro neuromuscular.
- Observar signos y síntomas de ansiedad.
- Tranquilizar al paciente.
- Comunicar al Traumatólogo signos y síntomas de alarma
observados.
- La elevación del miembro y la aplicación de frío local
están contraindicados ya que reducen el aporte sanguíneo
a la zona y empeoran la situación.
|
| Autora: Blanca Fdez-Lasquetty |

